2025年12月03日

「検査では異常がないのに、お腹の調子が悪い」「突然の腹痛や下痢で外出が怖い」「お腹が張ってガスが溜まる感じが続く」――こうした症状に悩まされていませんか?
それは過敏性腸症候群(IBS)かもしれません。日本人の約10〜15%が抱えているこの病気は、検査で異常が見つからないため「気のせい」と片付けられがちですが、決してそうではありません。
本記事では、消化器内科専門医が、IBSの症状・原因・治療法から、特に相談の多い「ガスが溜まる」悩みへの対処法まで、医学的根拠に基づいて解説します。
過敏性腸症候群(IBS)とは?検査で異常なしと言われた方へ
過敏性腸症候群(IBS)は、内視鏡や血液検査で異常が見つからなくても、お腹の不調が続く「機能性腸疾患」のひとつです。
「異常なしと言われたのに、症状は続いている…」という思いから、受診を重ねる方も少なくありません。
IBSでよくみられる症状
| ● お腹が痛い、張る |
| ● 便が急に出たくなる |
| ● 下痢や便秘をくり返す |
| ● ガスが溜まりやすい、音が気になる |
これらは、腸の動きや感じ方(知覚)が敏感になることで起こります。「気のせい」ではなく、医学的に説明できる症状です。
過敏性腸症候群の基本データ
| 有病率 | 日本人の10〜15% |
| 発症年齢 | 20〜40代に多い(全年齢で起こりうる) |
| 検査での異常 | なし(機能的な問題) |
|
一方、IBSは炎症や腫瘍などの器質的異常がないため、一般的な検査では異常が出ません。 この特徴から、「病気ではない」と誤解されやすいのですが、生活の質(QOL)を大きく下げるれっきとした疾患です。 |
IBSには複数のタイプが存在し、症状の出方が異なります。
正式な分類や「ガス型」という呼ばれ方については、次の項目で詳しく解説します。
IBSの症状と4つのタイプ|下痢型・便秘型・混合型・分類不能型(ガス型という呼び方も解説)
IBSにはいくつかの症状がありますが、中心となるのは腹痛・お腹の張り・下痢や便秘などの便通の変化です。
これらの症状は、腸の動きが不安定になったり、腸が刺激に敏感になることで起こります。
IBSの中心となる症状
| ● 腹痛 |
| ● お腹の張り |
| ● 下痢や便秘などの便通の変化 |
ローマIV基準による4つの分類
IBSはローマIV基準に基づき、次の4つに分類されます。
| 分類 | 特徴 |
|---|---|
| 下痢型(IBS-D) | 下痢が主で、腹痛を伴うことが多い |
| 便秘型(IBS-C) | 便が硬く、排便に時間がかかる |
| 混合型(IBS-M) | 下痢と便秘をくり返す |
| 分類不能型(IBS-U) | いずれの型にも明確に当てはまらない |
「ガス型IBS」という呼び方について
|
一方、インターネットやSNSでは「ガス型IBS」という言葉をよく見かけます。 しかし、医学的な分類として「ガス型」が存在するわけではありません。 ガス症状はどのタイプのIBSでも起こりうる付随症状であり、腹部の張りやガスが特に気になる方が多いことから、日常的な表現として広まったものです。 |
|
大切なのは 「ガス型=別の病気」という意味ではなく、IBSの症状の一つが強く出ている状態と正しく理解することです。 |
ガスが溜まりやすくなる理由や、腹部膨満感の仕組みについては、次の章で詳しく解説します。
「お腹が張る・ガスが溜まる」症状の原因|どのタイプでも起こる理由

IBSの方に多い悩みの一つが、お腹の張りやガスが溜まる感じです。
この症状は「ガス型」という特別な病型があるわけではなく、下痢型・便秘型・混合型のどのタイプでも起こりうる共通の症状です。
ガスが溜まりやすく感じる背景
ガスが溜まりやすく感じる背景には、次のような要因が関わります。
|
● 腸の動きの乱れ(運動機能の変化) 腸が過剰に動いたり、逆に動きが弱くなることで、ガスが排出されにくくなります。 |
|
● 腸の知覚が敏感になる(内臓知覚過敏) 通常より少ないガス量でも「張っている」と感じやすくなります。 |
|
● 腸内環境の変化 食事内容などの影響で腸内細菌がガスを作りやすくなる場合があります。 |
|
これらはIBSの方に共通する特徴であり、どのタイプのIBSだからガスが出る、というものではありません。 そのため、「ガス型IBS」という表現は正式な病型ではなく、ガス症状が目立つ状態を指す日常的な呼び方と理解することが大切です。 |
ガスが溜まる背景にはさまざまな要因が関わるため、診断や対処法を知ることが改善の第一歩になります。
次の項目では、病院での診断の流れについて解説します。
病院は何科に行けばいい?診断の流れと検査内容
「IBSかもしれないけれど、どこに相談したらいいの?」という声は少なくありません。
過敏性腸症候群の診療を最も得意とするのは消化器内科で、まずは一般内科でも問題ありません。
|
● 消化器内科:お腹の病気全般を診る専門科。IBSの診断に最も適している。 |
医療機関では、IBSと似た病気(炎症性腸疾患、大腸がんなど)が隠れていないかを確認しながら診断を進めます。
診断は次のような流れで行われます。
診断の流れ
|
① 問診 症状の期間・便の状態・生活状況・ストレスの有無などを詳しく伺います。 |
|
② 身体診察・基本的な検査 腹部診察、血液検査、便検査で危険な病気を除外します。 |
|
③ 必要に応じて追加検査 症状に応じて大腸内視鏡検査や腹部エコーを行うことがあります。 |
|
検査で異常が出なくても心配ありません IBSは機能的な問題のため、検査で異常が見つからないことが多いです。「異常なし」と言われても、症状が続く場合はIBSの可能性があります。 |
IBSは検査で大きな異常が見つからないことが多く、正式な診断には症状の経過と国際的な基準が使われます。
詳しい診断基準(ローマIV基準)については、次の項目で解説します。
IBSの原因を医学的に解説|脳腸相関・内臓知覚過敏・腸内細菌・ストレス
過敏性腸症候群は、ひとつの原因だけで起こる病気ではありません。「脳と腸の関係」「腸の感じやすさ」「腸内細菌」「ストレス」など、複数の要因が重なって症状が現れると考えられています。
ここでは、現在わかっている4つの主要なメカニズムを簡潔にまとめます。
IBSの主な4つのメカニズム
| メカニズム | 概要 |
|---|---|
| 脳腸相関 | 脳と腸は自律神経やホルモンを通じて双方向につながっています。不安や緊張などのストレスが、腸の動きや痛みの感じ方に影響します。 |
| 内臓知覚過敏 | 腸からの刺激に対して感受性が高まり、少量のガスや便でも「痛い」「張ってつらい」と感じやすくなります。 |
| 腸内細菌 | 食事やストレスの影響で腸内細菌のバランスが変化すると、ガスが発生しやすくなったり、腸の働きに影響を及ぼすことがあります。 |
| ストレス | 強い緊張や慢性的なストレスは自律神経のバランスを崩し、脳腸相関や腸の動きに影響して症状を悪化させます。 |
|
これらに加えて、腸の動きが速すぎたり遅すぎたりする「消化管運動の乱れ」も、下痢や便秘、ガスの溜まりやすさに関わるとされています。 |
このようにIBSは、脳・腸・自律神経・腸内細菌などのバランスが崩れた状態と捉えると理解しやすくなります。これらの要因を踏まえた診断基準(ローマIV基準)や治療方針については、次の項目で詳しく解説します。
医療コラム:電車に乗るとおなかが痛くなる・下痢になる…通勤・通学・外出時のつらい症状は過敏性腸症候群(IBS)かも?
をご参照ください。
IBSの治療方針|ローマIV基準を踏まえた標準的アプローチ
過敏性腸症候群の治療は、まずローマIV基準でIBSと診断されたあとに始まります。診断がついたうえで、症状のタイプ(下痢型・便秘型・混合型)や強さ、生活背景を総合的に評価し、治療方針を決めていきます。
ローマIV基準は、腹痛や便通の変化が一定期間続いていることを条件とした国際的な診断基準です。器質的な病気が除外されたうえで、この基準を満たす場合にIBSと診断され、病型に応じた治療が検討されます。
IBS治療の3つの柱
| 治療の柱 | 概要 |
|---|---|
| ① 生活習慣・食事の調整 | 食事のとり方、睡眠、運動、ストレス要因などを見直し、腸に負担がかかりにくい生活パターンに整えていきます。 |
| ② 薬物療法 | 下痢や便秘、腹痛、ガス症状など、目立っている症状に合わせて薬を使い分けます。病型ごとに目的の異なる薬が選択されます。 |
| ③ 心理・行動面へのアプローチ | ストレスや不安が症状に大きく影響する場合、カウンセリングや認知行動療法などを併用し、脳腸相関のバランスを整えることもあります。 |
|
実際の治療では、これらの柱を組み合わせて行うことが多く、患者さんごとに最適なバランスが異なります。特に、ガス症状やお腹の張りが目立つ場合は、食事と生活習慣の調整が重要な役割を果たします。 |
次の項目では、ガス症状・腹部膨満感に対する具体的な対処法について、より詳しく解説します。
日本消化器病学会:過敏性腸症候群ガイドライン
ガス症状・腹部膨満感への具体的な対処法|低FODMAP食・ガス抜き体操・生活改善
IBSでは、お腹の張りやガスが溜まる感覚が特に強く出る方も多く、日常生活の負担になります。
ここでは、医学的に推奨されているガス症状の対処法を「食事」「体の動かし方」「生活習慣」の3つに分けて解説します。
① 食事での調整(低FODMAP食)
発酵しやすい糖質(FODMAP)は腸内でガスを発生させやすいため、低FODMAP食がガス症状の軽減に役立つことがあります。
まずは「症状が出やすい食品を減らす」ことから始めましょう。
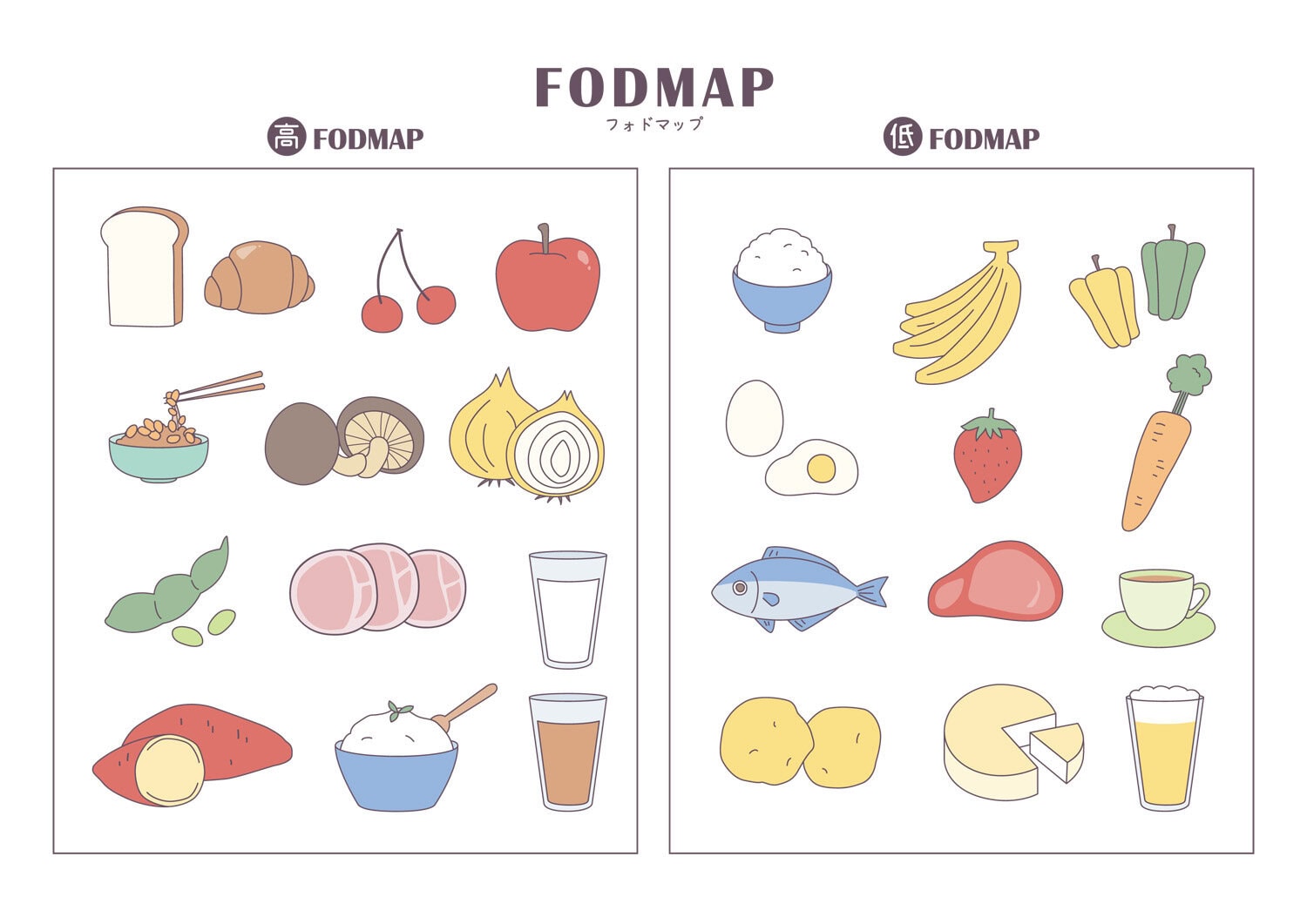
| 控えめにしたい食品 | 比較的とりやすい食品 |
|---|---|
| 玉ねぎ、にんにく、牛乳、小麦、豆類、 りんご |
米、肉・魚、卵、にんじん、きゅうり、 バナナ |
|
ただし、低FODMAP食は2〜6週間の短期間だけ試す食事法です。長期の厳格な制限は栄養バランスを損なうため、必要に応じて医師や栄養士に相談しましょう。 |
② ガスを出しやすくする姿勢・体操
ガスが腸の中で滞ると張りが強くなるため、腸が動きやすい姿勢や軽い運動が有効です。
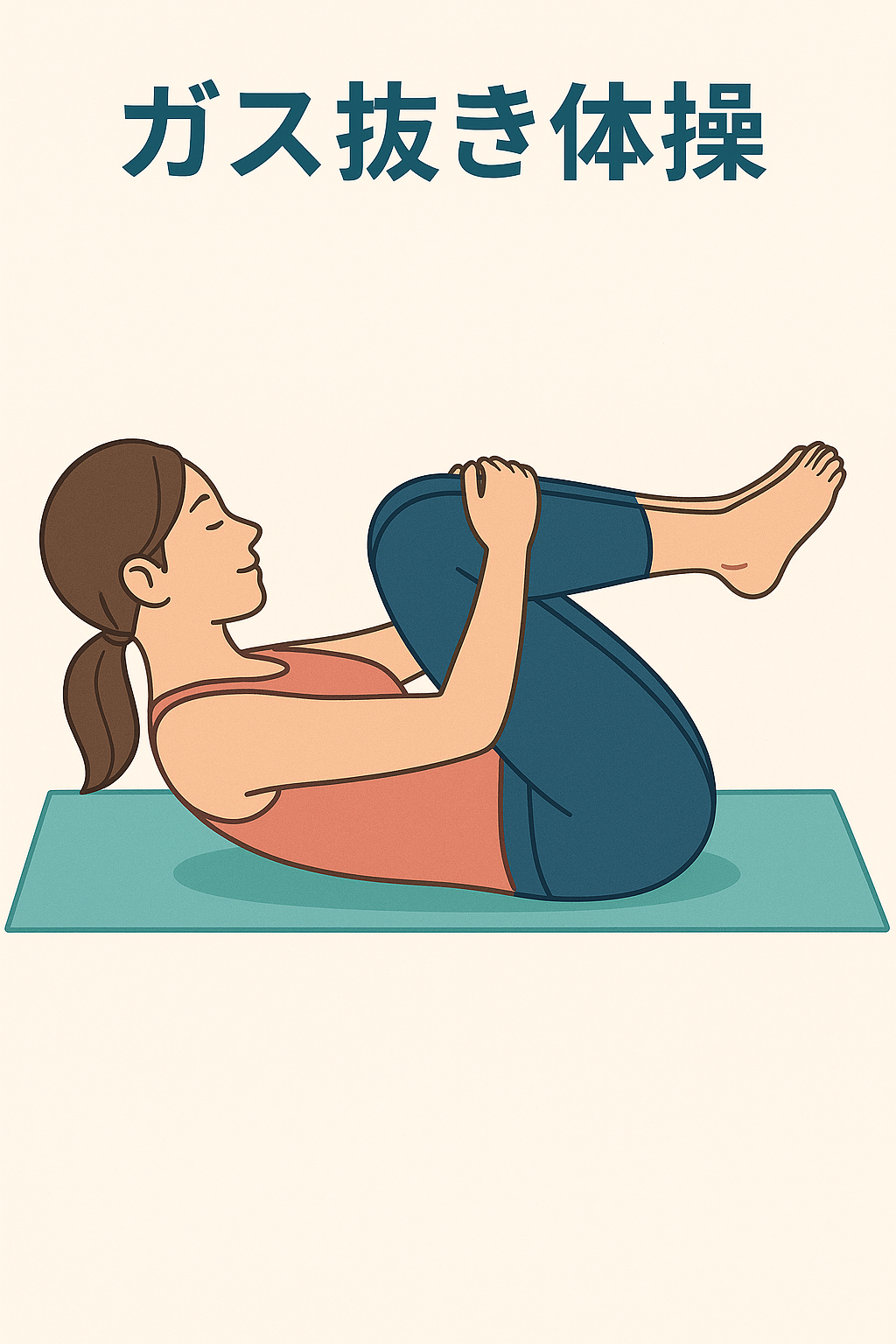
|
③ 生活習慣の工夫
日常のちょっとした行動がガス症状の悪化につながることがあります。以下を意識すると症状が落ち着きやすくなります。
|
|
ガス症状が強くても「ガス型」という別の病気ではありません IBSの症状の一部が強く出ている状態であり、適切な食事・姿勢・生活改善で改善が期待できます。 |
生活改善で十分に効果が得られない場合は、症状に合わせた薬物治療を併用します。治療の組み立て方は前の項目(H2-6)をご参照ください。
よくある質問|完治・再発・生活での工夫
過敏性腸症候群(IBS)について、患者さんから特に多い質問をまとめました。治療を続けるうえで知っておきたいポイントを、医学的に正確な範囲でわかりやすく解説します。
まとめ
|
過敏性腸症候群(IBS)は命に関わる病気ではありませんが、腹痛やお腹の張り、ガス症状などにより生活の質が大きく低下することがあります。 ガスが多いからといって「ガス型」という独立した病気ではなく、IBSのいずれのタイプでも生じる症状の一つです。 自分の症状のタイプと原因を正しく理解し、食事・生活習慣・薬物療法を組み合わせた対処が改善への近道です。 症状が続く場合や不安がある場合は、一人で抱え込まず、消化器内科など専門医に相談してください。 |
おなかとおしりのクリニック 東京大塚のご案内
当院では、過敏性腸症候群や便通異常、血便などの
おなか・おしりの症状に専門的に対応しています。
・JR大塚駅から徒歩1分の通院しやすい立地
・AI導入大腸内視鏡検査による精度の高いポリープ・がん検出
・女性医師による診察(火曜限定)にも対応
「過敏性腸症候群かもしれない」「検査を受けるべきか迷っている」という方は、
お気軽にご相談ください。

監修:東京都豊島区おなかとおしりのクリニック 東京大塚
院長 端山 軍(MD, PhD Tamuro Hayama)
資格:日本消化器病専門医・指導医
日本消化器内視鏡学会専門医・指導医
日本大腸肛門病学会指導医・専門医・評議員
日本外科学会専門医・指導医
日本消化器外科学会専門医・指導医
がん治療認定医
消化器がん外科治療認定医
帝京大学医学部外科学講座非常勤講師
元帝京大学医学部外科学講座准教授
医学博士 など
院長プロフィール






